Trước những thảo luận về việc TP.HCM đang xây dựng kế hoạch kịch bản để mở cửa trở lại, Tiến sĩ Nguyễn Thu Anh, Giám đốc Viện nghiên cứu Y khoa Woolcock Việt Nam (ĐH Sydney, Úc) nhận định: Không chỉ TP mà cả Việt Nam cần có chung một khung đánh giá các yếu tố quan trọng để có thể dựa vào đó quyết định các chính sách giãn cách.

Đo sự “an toàn” khi sống chung SARS-CoV-2
. Phóng viên: Vì sao TP.HCM phải thay đổi tư duy chiến lược trong chống dịch, đổi từ mục tiêu “zero covid” sang mục tiêu sống chung an toàn với SARS-CoV-2, và bà nhận xét như thế nào về việc thực hiện chuyển đổi mục tiêu này?
+ Tiến sĩ Nguyễn Thu Anh: Trước đây, biến thể cũ ít lây nhanh như biến thể Delta, cùng với đó là số ca F0 trong cộng đồng thấp, cho nên chúng ta theo đuổi “zero covid”, tức là bóc tách F0 ra khỏi cộng đồng. Đến nay, F0 cộng đồng đã rất cao, biến thể Delta lây quá nhanh, nhiều F0 không triệu chứng và lây lan rộng, tiêm đủ vaccine vẫn có thể bị nhiễm và lây cho người khác. Vì vậy, chúng ta phải sống chung với SARS-CoV-2 một cách an toàn. Ở đây tôi muốn nhấn mạnh hai cụm từ quan trọng trong tư duy phòng, chống dịch đó là “sống chung” (với virus) nhưng phải “an toàn”.
Trong bối cảnh đó, các chính sách về y tế, kinh tế-xã hội, giáo dục… đều phải có sự điều chỉnh để phù hợp với điều kiện mới. Tuy nhiên, đến nay các văn bản, chính sách dường như chưa thể theo kịp thực tế và định hướng chiến lược mới.
Ví dụ, cho đến nay thì việc đánh giá mức độ lây nhiễm dịch bệnh ở địa phương của Bộ Y tế và Ban Chỉ đạo Quốc gia phòng, chống dịch vẫn theo tiêu chí cũ. Theo đó, bất kỳ địa phương nào có các F0 hay các chuỗi ca bệnh không rõ nguồn lây thì đều được coi là có nguy cơ cao hoặc rất cao bất kể năng lực điều trị và độ bao phủ vaccine ở mức độ nào.… Điều này kéo theo tình trạng siết chặt giãn cách trên diện rộng kéo dài mà không rõ tới khi nào mới có thể nới lỏng. Đây là một số vấn đề mà TP nếu muốn sống chung với SARS-CoV-2 thì nhất thiết phải điều chỉnh thật sớm.

Đến nay các văn bản, chính sách dường như chưa thể theo kịp thực tế và định hướng chiến lược mới trong chống dịch. Ảnh: TRƯỜNG GIANG.
. Bà vừa nhắc đến yếu tố “an toàn” khi sống chung với virus. Vậy có thể hiểu và định nghĩa, đo lường mức độ “an toàn” như thế nào?
+ Trước đây, chúng ta đo an toàn dựa vào số ca nhiễm, vì chúng ta muốn “bóc tách F0 ra khỏi cộng đồng”. Tuy nhiên, khi không còn “zero covid” thì chính quyền TP phải chấp nhận rằng trong đời sống hằng ngày, sẽ có một số lượng F0 nhất định tồn tại, miễn là không vượt quá ngưỡng chấp nhận được của xã hội.
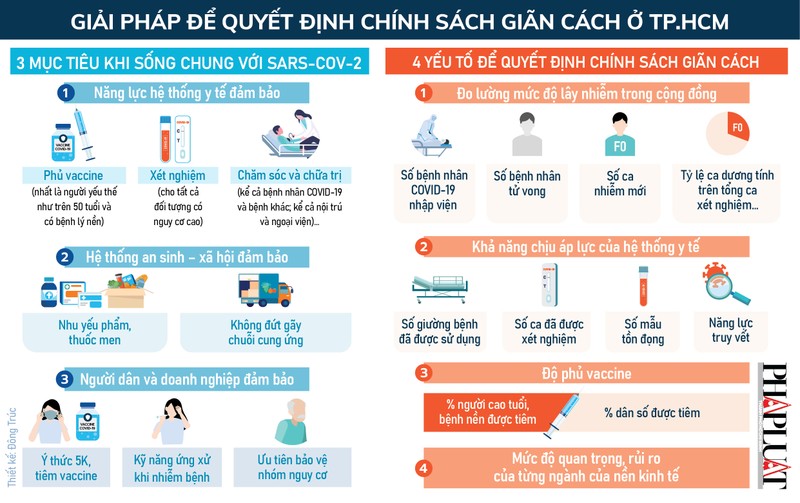
Hiểu “ngưỡng chấp nhận được” là thế nào? Trước hết là ngưỡng về y tế, gồm: năng lực phủ vaccine (nhất là người yếu thế như trên 50 tuổi và có bệnh lý nền); năng lực xét nghiệm (cho tất cả đối tượng có nguy cơ cao); và năng lực chăm sóc và chữa trị cho bệnh nhân (kể cả bệnh nhân COVID-19 và bệnh khác; kể cả nội trú và ngoại viện)… Về tổng thể, mục tiêu chính của chúng ta là giảm ca bệnh trở nặng phải nhập viện, điều trị ICU và tử vong.
Thứ nữa là ngưỡng về an sinh – xã hội. Người dân cần được làm việc, sinh hoạt, tiếp cận nhu yếu phẩm, thuốc men; trong khi doanh nghiệp có thể duy trì các hoạt động kinh doanh, sản xuất để không phải thua lỗ, phá sản hoặc gây ra sự đứt gãy trong chuỗi cung ứng hàng hóa, ảnh hưởng chung đến nền kinh tế của TP. Đảm bảo kinh tế ổn định cũng là đảm bảo các vấn đề đầu tư an sinh-xã hội bền vững. Như vậy về tổng thể, mục tiêu của chúng ta là giảm tần suất, mức độ và lượng thời gian phải áp dụng các biện pháp phòng, chống dịch có hại cho đời sống, sản xuất.
Nhiệm vụ của cơ quan phòng chống dịch là phải tìm ra bằng được điểm cân bằng giữa hai ngưỡng trên. Trước đây, chúng ta chỉ dựa vào công cụ giãn cách xã hội để làm giảm số ca nhiễm virus thì nay chúng ta đã có thêm hai công cụ quan trọng nữa là vaccine và điều trị sớm. Phối hợp tối ưu ba công cụ này sẽ giúp chúng ta giảm thiểu tác động lên an sinh – xã hội.
Đối với người dân thì cái được gọi là “an toàn” sẽ được đo lường bằng hiểu biết và ý thức cá nhân. Mỗi người dân cần tìm hiểu, chủ động lắng nghe kiến thức về ứng xử với SARS-CoV-2 để có thể tính toán cho an toàn cá nhân. Ví dụ tự giác tiêm vaccine theo khuyến cáo. Cần tập dần thành thói quen việc tuân thủ 5K, biết tự phát hiện sớm và chăm sóc bản thân khi nhiễm bệnh…
Còn với doanh nghiệp, họ cũng cần tự đo lường về mức độ an toàn của cơ sở kinh doanh, sản xuất của họ. Trong đó, việc tính toán quy mô, hình thức, cấu trúc nơi làm việc,… để đảm bảo khi có F0 thì vẫn có thể làm việc chứ không bị “đóng băng toàn bộ”. Cần tính các phương án tổ y tế lưu trú để phản ứng nhanh khi có ca bệnh.
Ngoài ra, còn một mức độ “an toàn” cần đặc biệt lưu tâm, đó là an toàn cho cả cộng đồng. Cộng đồng sẽ không an toàn khi vẫn còn cá nhân không an toàn. Điều đó có nghĩa là phải bảo vệ được cả nhóm có nguy cơ làm tăng gánh nặng cho hệ thống y tế, dẫn tới các quyết định buộc phải giãn cách xã hội nghiêm ngặt trong thời gian qua.

Một trong những bệnh nhân đầu tiên xuất viện khi điều trị tại Bệnh viện hồi sức COVID-19 TP Thủ Đức. Ảnh: NGUYỆT NHI
Khung tham chiếu để quyết định chính sách giãn cách
. Ở góc độ chính quyền TP, các cơ quan chức năng sẽ phải đưa ra các quyết định về giãn cách xã hội, dù là nới lỏng hay siết chặt. Chính quyền TP cần dựa vào những cơ sở nào để đưa ra quyết sách?
+ Không chỉ TP mà cả Việt Nam, theo tôi, cần có chung một khung đánh giá các yếu tố quan trọng để có thể dựa vào đó quyết định các chính sách giãn cách. Như tôi đã nói ở trên, “sống chung với virus một cách an toàn” không chỉ là điều cơ quan ban hành chính sách quan tâm, mà còn các cấp cơ sở, xã phường, các gia đình, doanh nghiệp,… Vậy nên, khung đánh giá phải thực tiễn mà minh bạch để mọi người dân, mọi tổ chức đều có thể tiếp cận, hiểu đúng, chủ động và thực thi đồng bộ. Dịch bệnh không chỉ là vấn đề của riêng TP, mà còn của các tỉnh lân cận, thậm chí là của cả nước nếu chúng ta nhìn vào mối quan hệ giữa các địa phương về: Nguồn nhân lực lao động, nguồn cung nguyên liệu, nguồn cung thực phẩm, vận chuyển hàng hóa…
Khung đánh giá trước tiên phải đề cập đến “mức độ lây nhiễm trong cộng đồng”. Lý do là dù có vaccine nhưng chúng ta chưa biết tương lai còn có thêm biến thể nào, mức độ lây lan ra sao. Cạnh đó, mức độ lây nhiễm sẽ cho chúng ta cơ sở để dự báo và chuẩn bị năng lực hệ thống y tế trong chữa trị, xét nghiệm. Vì vậy, chúng ta phải đo lường: (i) Số bệnh nhân COVID-19 phải nhập viện; (ii) Số bệnh nhân tử vong; (iii) Số ca nhiễm mới; (iv) Tỷ lệ ca dương tính trên tổng ca xét nghiệm…
Nhóm tiêu chí thứ hai phải đánh giá đó là khả năng chịu áp lực của hệ thống y tế. Lý do là phải biết năng lực điều trị thì mới có thể tính toán chỉnh sách để điều chỉnh phù hợp với mức độ lây nhiễm. Chúng ta đo lường số giường bệnh đã được sử dụng, số ca đã được xét nghiệm (test nhanh hoặc PCR), số mẫu tồn đọng…
Nhóm tiêu chí số ba là độ phủ vaccine, gồm cả độ phủ toàn dân và độ phủ dành cho nhóm người có nguy cơ cao. Nếu chúng ta bỏ qua việc ưu tiên độ phủ vaccine cho nhóm người cao tuổi, có bệnh lý nền, thì trong bối cảnh vaccine khan hiếm, ca nhiễm, trở nặng và tử vong sẽ tăng mạnh, gây áp lực lên hệ thống y tế.
Với cả ba nhóm tiêu chí này, tôi đã tham khảo các khung tham chiếu ở 10 thành phố của 10 nước và của Tổ chức Y tế Thế giới (WHO). Tôi cũng đã lấy các khung tham chiếu đó áp dụng cho các tỉnh, thành và một số địa phương ở TP.HCM. Qua đó, tôi thấy rằng khung tham chiếu của WHO là phù hợp để áp dụng ở Việt Nam. Dựa vào các dữ liệu này, chúng ta có thể tính toán được các cấp độ dịch bệnh. Ví dụ theo WHO, họ phân thành các cấp độ dịch bệnh khác nhau, từ an toàn đến báo động đỏ. Đó là cơ sở để chúng ta tính toán đến các phương án giãn cách phù hợp.
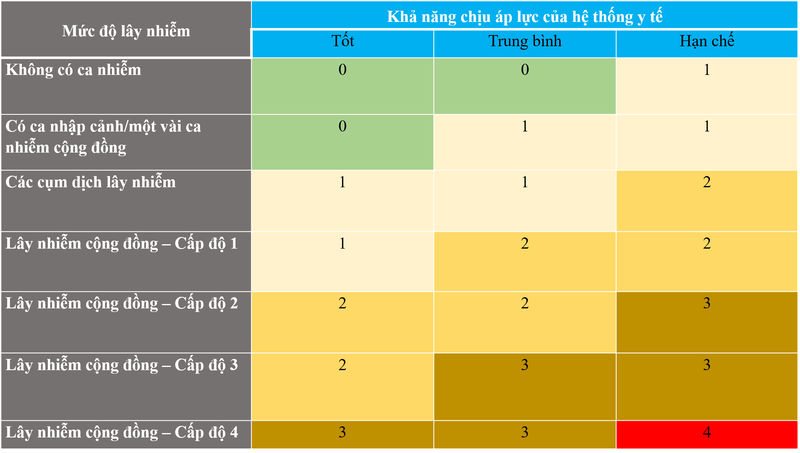
Phân loại cấp độ dịch bệnh dựa vào (1) mức độ lây nhiễm và (2) khả năng chịu áp lực của hệ thống y tế theo mô hình của WHO.
Cấp độ 0: Không có ca nhiễm nào trong 28 ngày. Hệ thống y tế và các cơ quan y tế công cộng sẵn sàng đáp ứng, nhưng không có hạn chế đáng kể nào đối với các hoạt động hàng ngày.
Cấp độ 1: Các biện pháp cơ bản được áp dụng để ngăn chặn sự lây truyền dịch bệnh; hoặc nếu đã có ca bệnh, dịch đang được kiểm soát thông qua các biện pháp hữu hiệu xung quanh các ca bệnh này; đồng thời hạn chế gây ra gián đoạn cục bộ và tạm thời đối với đời sống kinh tế và xã hội.
Cấp độ 2: Tỷ lệ ca nhiễm trong cộng đồng thấp hoặc có nguy cơ lây nhiễm bệnh trong cộng đồng bên ngoài các cụm dịch. Để kiểm soát dịch ở cấp độ 2, một số biện pháp kiểm soát dịch cần được bổ sung, nhưng chỉ nên làm gián đoạn một cách hạn chế các hoạt động kinh tế và xã hội. Trong trường hợp đã tiêm chủng, cấp độ 2 có thể bao gồm các khu vực có mức độ lây nhiễm trong cộng đồng vừa phải, nhưng dịch vụ y tế bị hạn chế trong trường hợp các cá nhân có nguy cơ hoặc lớn tuổi được tiêm đầy đủ.
Cấp độ 3: Lây nhiễm trong cộng đồng khi nguồn nhân lực giới hạn, hệ thống y tế trở nên quá tải. Có thể cần phải thực hiện kết hợp nhiều biện pháp kiểm soát hơn để hạn chế lây nhiễm, quản lý F0 và đảm bảo kiểm soát dịch bệnh.
Cấp độ 4: Dịch bệnh ngoài tầm kiểm soát trong khi hệ thống y tế hạn chế khả năng đáp ứng hoặc không có sẵn, do vậy cần có các biện pháp rộng rãi để tránh quá tải các dịch vụ y tế và tỷ lệ mắc bệnh, tử vọng tăng vượt trội.

Tiêm vaccine là một trong những yếu tố quan trọng để có thể tính toán, đưa ra các quyết định về giãn cách xã hội. Ảnh: NGUYỆT NHI
. Việc phân cấp độ dịch bệnh sẽ được áp dụng cụ thể thế nào trong việc quyết định ngành, nghề nào trong nền kinh tế sẽ đóng hay mở cửa ở từng trạng thái giãn cách?
+ Chính phủ và chính quyền TP phải tính đến phương án phân loại các nhóm ngành, nghề trong nền kinh tế. Nhóm nào quan trọng, thiết yếu càng cao thì càng phải được ưu tiên, tạo điều kiện để có thể hoạt động, không gây ra những rủi ro cho xã hội (ví dụ đứt gãy chuỗi cung ứng; thiếu lương thực, thực phẩm; hàng loạt doanh nghiệp vỡ nợ, phá sản…). Theo quan điểm và quan sát của tôi, thay vì phân chia thành các nhóm ngành thiết yếu và không thiết yếu, chúng ta nên phân chia thành các nhóm ngành có hoạt động và mức độ rủi ro tương tự nhau để đưa ra các biện pháp an toàn và giảm rủi ro một cách phù hợp.
Những hoạt động không thể trì hoãn như cung ứng thức ăn, thực phẩm, nhu yếu phẩm, chăm sóc y tế, và các dịch vụ đi kèm như vận chuyển hàng hóa, shipper cần được hoạt động cho dù dịch bệnh có ở mức độ nào đi chăng nữa, tất nhiên phải đi kèm các điều kiện đảm bảo an toàn. Đối với các ngành, nghề khác, cơ quan phòng chống dịch sẽ điều chỉnh tăng giảm dần quy mô theo tình hình dịch. Các ngành này cũng cần thay đổi cấu trúc, mô hình hoạt động để phát triển bền vững.
Giải pháp triển khai trong thực tế
. Để triển khai chính sách bình thường mới dựa vào các cơ sở đã nêu, chúng ta cần đến những công cụ nào để có thể thực thi, giám sát, tạo điều kiện cho người dân sinh hoạt an toàn, doanh nghiệp sản xuất an toàn?
+ Tôi cần nhấn mạnh rằng TP phải nhanh chóng hoàn thiện cơ sở dữ liệu gồm tất cả các chỉ số mà TP cần theo dõi để có thể đánh giá được mức độ dịch bệnh tới tận đơn vị hành chính nhỏ nhất, và tính cấp thiết của các hoạt động kinh tế. Dựa vào bảng điều khiển dữ liệu (dashboard), TP có thể tự tin và có cơ sở để nói “sống chung một cách an toàn với SARS-CoV-2”, nói khi nào siết giãn cách và khi nào thì có thể nới lỏng. Nếu chúng ta đánh giá mức độ dịch bệnh một cách cảm tính, thì rất khó có thể thoát khỏi giãn cách xã hội theo Chỉ thị 16 hay các chỉ thị khác, và chúng ta sẽ lẩn quẩn với mục tiêu “zero covid”.
Về các công cụ để thực thi chính sách bình thường mới, trước hết tôi muốn nói về “thẻ xanh covid”. Cần hiểu rằng thẻ xanh không phải “giấy đi đường”, mà là chứng nhận về khả năng có thể giảm rủi ro khi tiếp xúc, hoạt động ở môi trường có nguy cơ cao (như trường học, trung tâm thương mại, siêu thị, chợ, khu vui chơi hay các nơi đông người, dễ tiếp xúc gần). Như vậy, nếu TP vẫn tiếp tục phong tỏa kéo dài, thì “thẻ xanh” cũng không có ý nghĩa. Ngoài ra, có nhiều người vẫn chưa được tiêm vaccine, không phải vì họ không muốn tiêm mà vì nguồn cung còn hạn chế. Cho nên nếu tính toán không khéo sẽ để xảy ra tranh cãi về tính công bằng trong xã hội.
Thứ hai về vấn đề xét nghiệm, chúng ta cần theo nguyên tắc xét nghiệm đúng nơi, đúng đối tượng. Điều đó phụ thuộc vào tình hình dịch tễ và loại xét nghiệm mà chúng ta sử dụng.
Khi dùng xét nghiệm nhanh hay xét nghiệm kháng nguyên, thì chỉ dùng cho người có dấu hiệu của bệnh như ho, sốt. Lý do là nhóm này có độ nhạy cao, và xét nghiệm thường cho kết quả đúng. Nếu xét nghiệm toàn dân mà dùng loại này thì độ dương tính giả rất cao, nên không hiệu quả. Ở Việt Nam thì người dân ho, sốt hay ra tiệm thuốc tây. Vậy nên chúng ta nên tạo cơ chế để bán trợ giá bộ test nhanh cho người dân ở các hiệu thuốc và được nhân viên bán thuốc hướng dẫn cách xét nghiệm. Khi đó, chúng ta đỡ phải làm mất sức hệ thống y tế cơ sở.
Nhóm thứ hai cần xét nghiệm là các nhóm người làm dịch vụ, thường xuyên tiếp xúc với nhiều người khác như đội ngũ y bác sĩ ở các cơ sở y tế, tiểu thương trong chợ, nhân viên siêu thị, hộ kinh doanh đường phố… Những nhóm này tiềm ẩn các chuỗi lây nhiễm, tạo ra các ổ dịch. Vì vậy, cần xét nghiệm định kỳ cho họ bằng xét nghiệm PCR.
Nhóm thứ ba cần xét nghiệm là người dân ở khu vực có tỷ lệ lây nhiễm cao. Và cuối cùng là xét nghiệm giám sát dịch tễ học bao gồm giám sát trọng điểm và giám sát cộng đồng. Điều đó giúp chúng ta nhận xét được các xu hướng tăng hay giảm về lây nhiễm, qua đó tính toán được gánh nặng y tế với TP. Điều quan trọng đối với công tác xét nghiệm là cần giải trình tự gen theo định kỳ để kịp thời nhận diện và phát hiện các biến thể mới của virus và đưa ra cách ứng phó phù hợp.

Thứ ba là vấn đề chữa trị. Thời gian qua TP đã thay đổi mô hình điều trị, cho F0 tự chăm sóc và điều trị tại nhà có hướng dẫn của ngành y tế. Điều này phải được thúc đẩy bằng cách: Hướng dẫn người dân tự chăm sóc, điều trị tại nhà; tự nhận biết dấu hiệu chuyển nặng để đến các cơ sở y tế chữa trị kịp thời. Quan trọng là TP phải tổ chức mô hình y tế điều trị bệnh nhân COVID-19 ở tất cả các tuyến cơ sở (đến tận các bệnh viện quận, huyện; trạm y tế phường, xã; các bác sĩ gia đình; phòng khám hay bệnh viện tư nhân…). Tôi muốn nhấn mạnh vai trò của các cơ sở y tế tư nhân là rất quan trọng về lâu dài để người dân an tâm sống chung với virus, vấn đề là nhà nước cần có các cơ chế minh bạch để kiểm soát chất lượng và giá cả cho hợp lý.
Đối với các F0 điều trị tại nhà cũng phải lưu ý đến việc sử dụng thuốc. Theo quan điểm của tôi, các túi thuốc của Bộ Y tế hướng dẫn, nhất là các thuốc kháng đông, kháng viêm (túi thuốc B) hay thuốc kháng virus Molnupiravir (túi thuốc C) cần được kiểm soát cẩn thận và người dân chỉ sử dụng khi có hướng dẫn của các y bác sĩ. Việc để người dân tự mua dùng hoặc phát cho người dân nếu thiếu tư vấn của bác sĩ có thể khiến họ gặp các nguy cơ về sức khỏe khác… Tôi lấy ví dụ, có những F0 ở nhà chưa có triệu chứng ho, sốt gì cũng uống thuốc hạ sốt (trong túi thuốc A) vì nghĩ rằng uống vào sẽ khỏi bệnh, nhưng thực tế không phải vậy.
. Xin cám ơn bà.